「脳梗塞」は初期症状の早期発見と治療後の再発予防が重要
脳梗塞は治療法の進歩によって症状が出てから治療開始までの時間をできるだけ短くすることで後遺症の発症を防ぐことができるようになってきました。しかし、一度神経細胞が壊死すると治療によって元に戻すことはできないため、障害範囲が広いほど後遺症が残ります。脳梗塞の原因、その可能性を疑うべき症状、治療法について紹介します。
脳梗塞の種類と原因
脳梗塞は、脳の血管が血栓でふさがってしまう病気です。脳出血、くも膜下出血と合わせて「脳卒中」と呼ばれます。脳卒中のなかでもっとも患者数が多いのが脳梗塞です。
脳の神経細胞は活動を続けるために常に多くの栄養と酸素が必要です。これらは血液を介して脳に供給されます。脳梗塞を発症すると、脳の血管がふさがって血流が途絶えて、神経細胞の活動に必要な栄養と酸素が届けられなくなるため、細胞が死んでしまいます。それによって意識障害や片麻痺など、さまざまな神経症状が現れます。
脳梗塞の種類
脳梗塞は、脳のどの場所がどのようにふさがってしまうのかによって大きく3つの種類にわけられます(図1)。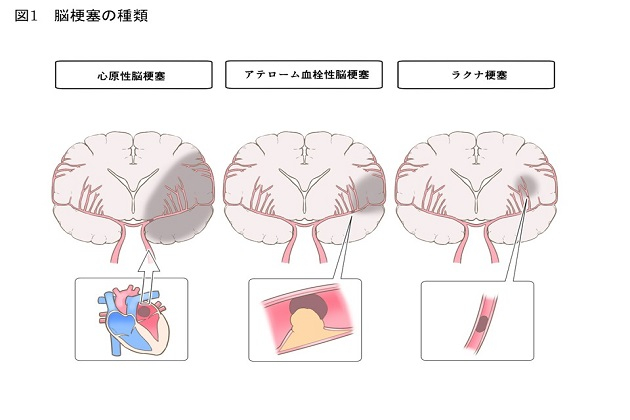
脳梗塞のうち、細い血管が詰まるのがラクナ梗塞、プラークの破綻によってできた血栓で血管が詰まるのがアテローム血栓性脳梗塞、心臓内にできた血栓が脳の血管に飛んで脳血管が詰まるのが心原性脳梗塞です。プラークとは、血液中に増加した脂質が血管に蓄積したもので、血管を詰まらせる原因となるものです。心臓の大きな血管(冠動脈)で起こると心筋梗塞を起こすもので、それが脳の血管で起こったものです。
一般的に脳細胞が死んでしまう範囲は、ラクナ梗塞、アテローム血栓性脳梗塞、心原性脳梗塞の順に広くなります。
脳梗塞の原因
脳梗塞の危険因子は、高血圧、糖尿病、脂質異常症、喫煙、肥満、メタボリックシンドロームなどです。また、心原性脳梗塞は、心房細動と呼ばれる不整脈が原因であることがほとんどです。心房細動とは、心臓が細かく震えるようになって脈が乱れる病気で、心房内で血液がよどんで血栓がつくられやすくなります。この血栓が血液の流れによって脳に飛んで血管が詰まり、脳梗塞を発症します。
脳梗塞には予兆がある?
脳梗塞をはじめ、脳卒中の初期症状として知られているのが「FAST」です(表1)。これは、脳梗塞などによって起こる典型的な症状の頭文字をとったもの+T(=Time)を合わせたもので、これらの症状がみられたら、治療までの時間(Time)をできるだけ短くすることが重要です。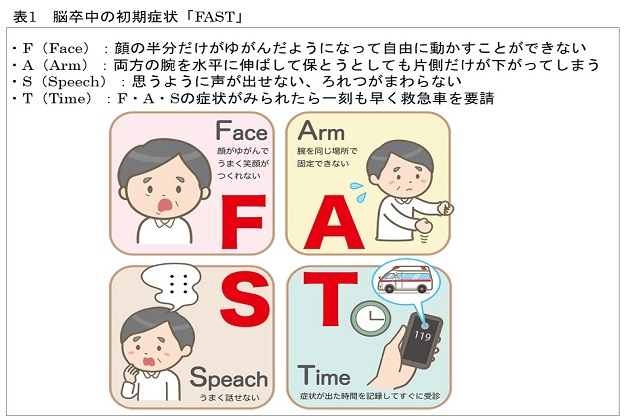
症状は、心原性脳梗塞やアテローム血栓性脳梗塞では強く出ることが多い一方、自覚症状が出ない脳梗塞もあります。そのほとんどは、細い血管が詰まるラクナ梗塞です。そのため、ラクナ梗塞は隠れ脳梗塞(無症候性脳梗塞)などと呼ばれることがあります。この場合は脳ドックなどの画像検査で偶然見つかることもあります。ただし、症状が出ないからといって放置していると将来の脳梗塞のリスクが高くなります。
脳梗塞の予兆? 一過性脳虚血発作とは
脳梗塞に似た病気に一過性脳虚血発作があります。これは脳梗塞と同じような症状が起こるものの、症状が24時間に完全になくなって画像検査を受けても血栓による詰まりが確認できないものです。症状は一時的なものであっても脳の血管が詰まってしまうことが原因であり、そのまま放置してしまうと脳梗塞を発症するリスクが高いことがわかっています。
脳梗塞治療後はリハビリを継続しよう
脳梗塞は、発症後一刻も早く詰まった血管を開通させ、脳の血流を戻すことで、脳の細胞が死ぬ範囲を最小限に抑えることが重要です。そのため、専門的な治療ができる医療機関への搬送後、血栓を溶かしたり、血栓を物理的に取り除いたりする治療を行います。
脳血管の血栓を溶かす治療
脳梗塞発症から4時間半以内に血栓を溶かす力が強いrt-PA(遺伝子組み換え組織型プラスミノゲン・アクチベータ)という薬を点滴する治療で、経静脈的線溶療法といいます。この4時間半には、救急車で搬送後、検査を行って脳梗塞と診断されてから治療開始までの時間も含むため、「FAST」にもあるように、できるだけ早く救急車を要請することが重要です。治療開始までの時間をできるだけ短くすることで後遺症が残りにくくなります。
血栓を物理的に取り除く治療
カテーテルと呼ばれるやわらかく細い管を脳の血管に挿入して詰まった血栓を取り除き、血管を開通させる治療で、経動脈的血行再建療法といいます。脳血管の血栓を溶かす経静脈的線溶療法と同様、発症後迅速に治療を行うことが重要ですが、発症から4時間半以上経過している場合や血栓を溶かす治療で血管が開通できなかった場合などに行います。6時間以内に治療ができれば後遺症を軽減できるといわれています。
いかに短時間で安全に血流を再開させるかが脳梗塞発症直後の治療の鍵であり、脳梗塞の状態によっては、血栓を溶かす治療と血栓を物理的に取り除く治療は並行して行われることがあります。発症から時間が経つほど脳の細胞が死んでしまい、脳血管の血栓を溶かす治療も血栓を物理的に取り除く治療も期待する効果が得られなくなってしまうためです。また、発症から時間が経過してしまうと血管が強く傷ついてしまうため、これらの治療で急激に血流を再開させると脳出血を発症してしまうリスクが高くなります。
脳梗塞の再発を防ぐ治療
血管を開通させる治療を行った後は、再び血栓ができるのを防ぐ治療を継続することが重要となります。ラクナ梗塞やアテローム血栓性脳梗塞の場合には、抗血小板薬と呼ばれる薬を服用します。心原性脳梗塞の場合は抗凝固薬と呼ばれる薬を服用します。
抗血小板薬、抗凝固薬はどちらも「血液をサラサラにする薬」といわれるものですが、作用の仕方が異なります。抗血小板薬は、血液を固まらせて出血を止める作用のある血小板のはたらきを抑えることで血栓をできにくくするもので、抗凝固薬は血液を固める凝固因子のはたらきを抑えることで血栓を予防します。
脳梗塞を発症した患者さんは、その原因となる生活習慣病があり、血管を開通させても血管は再び血栓が詰まりやすい状態になっています。そのため、血栓ができるのを防ぐ薬の服用を続けることが重要です。
後遺症に対するリハビリテーション
脳梗塞は、障害を受けた場所によってさまざまな後遺症が出ます。そのため、リハビリテーションが重要となります。発症後48時間以内にリハビリテーションを開始することが推奨されており、ベッドから起き上がったり、手足を動かしたりといった練習から、徐々にリハビリテーションを強化していきます。退院まで、患者さんの障害によって歩行の練習や体力を強化する練習、日常生活動作の練習などを行うほか、残された機能を活かして退院後に生活ができるようにする練習を行っていきます。退院後もリハビリテーションを継続して日常生活動作に必要な機能が低下するのを防ぎます。
ここがポイント!
・脳梗塞は脳卒中のひとつで、脳の血管に血栓が詰まって脳の細胞に血液が届けられなくなる病気
・脳梗塞には大きくわけてラクナ梗塞、アテローム性脳梗塞、心原性脳梗塞がある
・脳梗塞の危険因子は高血圧をはじめ、糖尿病や脂質異常症などの生活習慣病
・治療は早期に開始することで脳細胞が死んで機能しなくなるのを少しでも防ぐことが重要
・退院後も薬による治療で再発予防をしながらリハビリテーションを続ける
<参考資料>
・e-ヘルスネット:生活習慣病予防 主な生活習慣病 脳血管障害・脳卒中
https://www.e-healthnet.mhlw.go.jp/information/metabolic/m-05-006.html
(2024年11月15日閲覧)
・e-ヘルスネット:健康用語辞典 生活習慣病予防 経静脈的線溶療法
https://www.e-healthnet.mhlw.go.jp/information/dictionary/metabolic/ym-096.html
(2024年11月15日閲覧)
・e-ヘルスネット:健康用語辞典 生活習慣病予防 経動脈的血行再建療法
https://www.e-healthnet.mhlw.go.jp/information/dictionary/metabolic/ym-095.html
(2024年11月15日閲覧)
・日本脳卒中学会:脳卒中治療ガイドライン2021[改訂2023].
https://www.jsts.gr.jp/img/guideline2021_kaitei2023.pdf
(2024年11月15日閲覧)
・四條克倫:診療ガイドライン最新事情シリーズ12 脳卒中ガイドライン2021(改訂2023).日大医誌,82(6):325-332,2023.
https://www.jstage.jst.go.jp/article/numa/82/6/82_325/_pdf/-char/ja
(2024年11月15日閲覧)

宮崎滋
(みやざき しげる)
公益財団法人結核予防会総合健診推進センター所長
https://www.ichiken.org/
東京医科歯科大学卒業後、都立墨東病院、東京逓信病院等勤務を経て、2004年に東京医科歯科大学臨床教授に就任。以降、東京逓信病院副院長、新山手病院生活習慣病センター長を歴任し、2015年より現職。日本医学会評議員をはじめ、日本内科学会、日本肥満学会(名誉会員)、日本糖尿病学会(功労評議員)、日本生活習慣病予防協会(理事長)、日本肥満症予防協会(副理事長)などを務めている。