
大腸がんの原因は食生活にあり?
リスクを下げる生活習慣と早期発見が重要に
大腸がんは、全がん種で罹患者数1位(2018年)で、男性の死亡数の2位、女性の死亡数では1位(2019年)と、もっとも警戒しなければならないがんの1つです※1。大腸がんは、発生する場所によって大きく直腸がんと結腸がんにわけられます。もっとも多く発生するのは便が長い時間とどまる直腸とS状結腸です。予防のポイントと検査について詳しく見ていきましょう。
大腸がんは30代から警戒が必要

大腸がんになる人は、近年急速に増えています。理由ははっきりとわかっていませんが、欧米化した食生活に関係しているといわれています。これまでの日本人はご飯と魚、豆腐などのたんぱく質、野菜が中心の和食を主としており、豊富な食物繊維のおかげで良好な腸内環境を保っていました。
しかし、肉類を中心とした動物性たんぱく質中心の食生活になり、腸内環境が変化。腸内の消化や吸収を助ける動きをする腸内細菌よりも、有害物質をつくる腸内細菌が多い人が増えているといわれています。
腸内環境の変化によって発がん物質が発生しやすくなり、食物繊維の不足によって有害物質や便の通過速度が遅くなったりすることが、大腸がんになる人の増加の大きな要因であると考えられています。
がんの発症率は加齢に伴って増加しますが、大腸がんは30代から徐々に増え始め、40代に入ると急激に発症率が高くなります(図)。そのため大腸がんは、30代のうちから生活習慣に気を配り、予防に努めることが重要となります。
【年代別・大腸がんの罹患率】(対10万人/2018年)
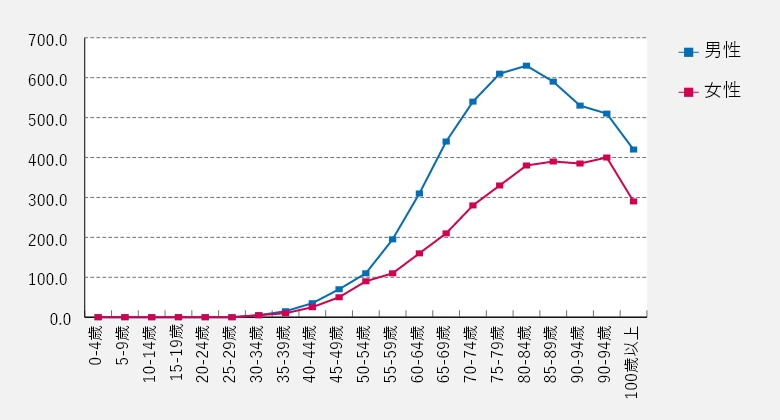
(https://ganjoho.jp/reg_stat/statistics/data/dl/excel/cancer_incidenceNCR(2016-2018).xlsより作成)
肥満で大腸がんのリスクが上昇
BMIが30以上の肥満であれば、25未満の普通の体重の人に比べ、男性では1.5倍、女性では1.2倍大腸がんになりやすいことがわかっています※2。食べすぎず、運動を心がけ、体重を増やさないことが重要です。
喫煙と飲酒で大腸がんのリスクが上昇
がんは生活習慣の乱れがリスク因子となるものが多く、大腸がんも喫煙や飲酒習慣などによって発生リスクが高まることがわかっています。次のチェックにあてはまる項目が多い人は大腸がんのリスクが高くなります。
- ・40歳以上である
- ・肥満である
- ・喫煙者
- ・お酒を毎日1合以上飲む
- ・運動をほとんどしない
- ・肉類が好きで野菜をあまり食べない
- ・便秘気味
- ・睡眠不足
- ・不規則な生活
- ・日常的にストレスを受けることが多い
- ・家族に大腸がん(家族性大腸ポリポーシス)になった人がいる
- ・大腸ポリープができやすい
遺伝的要因も?大腸がんのリスクを下げるには

大腸がんのリスクを下げるには、チェック項目をひとつでも多く避けることです。具体的にはアルコール、喫煙、肉類(牛、豚、羊肉などの赤肉や加工肉)など、大腸がんの発症に関連があるとされている危険因子を避ける、または減らすことです。
とくに喫煙と飲酒は確実にリスクを上げるといわれています。禁煙をし、飲酒はビールなら大瓶1本(633mL)、日本酒なら1合、ワインはボトル1/3以下にとどめます。
大腸がんの予防は肉類を1日約60gまでに
赤肉や加工肉は、食べすぎに注意が必要です。
国立がん研究センターが国内の45〜74歳の男女約8万人を対象にした研究によると、肉類を1日約100g以上食べる男性、赤肉を1日約80g以上食べる女性で結腸がんのリスクが高くなったということです※3。そのため、日本人の1日当たりの平均摂取量(赤肉50g+加工肉13g、計63g)を超えないようにするとよいでしょう。
一方、野菜や食物繊維が豊富な海藻や豆類、果物などは、大腸がん予防効果があるとされています。肉類を控えめにする代わりに、野菜や食物繊維豊富な海藻、豆類、果物を積極的に食事に取り入れましょう。そのほか、コーヒーの成分の発がん抑制物質による直腸がん予防効果も報告されています。ただし、コーヒーはとりすぎるとほかの病気を引き起こす原因になるという報告もあるため、生活のなかに上手に取り入れていくことが大切です。
座りっぱなしが大腸がんリスクになる?
運動不足は、結腸がんのリスクになることがわかっています。これは、座って仕事をしている時間が長い人に大腸がんが多いという研究報告などをもとに指摘されてきたことで、座りっぱなしになると腸の動きが鈍くなって便秘になりやすいなどの理由が考えられています。適度な運動は、がんや生活習慣病など、多くの病気の予防や改善に有効です。大腸がんの予防においても、息が弾んで汗をかく程度の適度な運動を週に60分程度心がけましょう。
家族に大腸がんや乳がんの人がいるとリスク上昇
がんの種類によっては、遺伝的要因との関連があるものもあります。大腸がんは、遺伝性の大腸ポリポーシスという良性の腫瘍とのかかわりがあり、この病気を発症した人は放置してしまうとほとんどの人が大腸がんを発症するといわれています。
また、大腸がんになった家族がいる人は、大腸がんのリスクが高くなります。乳がんになった家族がいる人も大腸がんのリスクが増加するという指摘もされています。
大腸がんの初期症状を毎日のチェックで見逃さない

大腸がんは、早期には症状がほとんどありません。進行するにつれて、自覚症状がみられます。また比較的ゆっくり進行するため、早期に発見し、治療することが重要となります。
大腸がんの早期発見には、定期的な健康診断が欠かせません。健診では肉眼ではわからない便潜血を調べたり、大腸内視鏡検査で直接直腸のなかを観察したりします。便潜血検査は毎年受けることで、33%、2年に1度で13〜21%大腸がんの死亡率低下につながることがわかっています※4。
また、次のような自覚症状がある場合には早期に消化器内科を受診しましょう。
- ・下血や血便がある
- ・おならが臭く、おなかがいつも張っているような感じがある
- ・便をした後に便が残っている感じがする
- ・おなかにしこりが触れる
- ・便秘がち
- ・排便時におなかが痛む
- ・便が細くなった
ここがポイント!
- ・禁煙とお酒はほどほどにする
- ・肉類の食べすぎに注意し、野菜や食物繊維を積極的に食べよう
- ・腸内環境を整えて便秘を防ぐ
- ・適度な運動で肥満を予防しよう
- ・便の色や形を毎日チェックして大腸がんのサインを見落とさない
- ・毎年の健康診断を欠かさず大腸がんの早期発見を
引用・参考資料
※1 国立がん研究センター:がん情報サービス最新がん統計
https://ganjoho.jp/reg_stat/statistics/stat/summary.html
※2 国立がん研究センター:日本人集団における肥満指数(BMI)と大腸がん
https://epi.ncc.go.jp/can_prev/evaluation/3482.html
※3 国立がん研究センター社会と健康研究センター:赤肉・加工肉摂取量と大腸がん罹患リスクについて
https://epi.ncc.go.jp/jphc/outcome/2869.html
※4 国立がん研究センターがん情報サービス:がん検診「大腸がん」
https://ganjoho.jp/med_pro/cancer_control/screening/screening_colon.html
がん研有明病院:がんの種類について「大腸がん」
https://www.jfcr.or.jp/hospital/cancer/type/colon.html
国立がん研究センター 社会と健康研究センター予防研究グループ大腸がんリスクチェック
https://epi.ncc.go.jp/riskcheck/crc/
近藤慎太郎:胃がん・大腸がんを治す、防ぐ!最先端医療が命を守る.さくら舎,2019.
福長洋介:大腸がん─最新の治療と治療後の暮らし方がよくわかる.主婦の友,2021.
高山哲治ら:大腸癌の予防,日本消化器病学会雑誌,113巻(2016)7号.

宮崎滋
(みやざき しげる)
公益財団法人結核予防会総合健診推進センター所長
https://www.ichiken.org/
東京医科歯科大学卒業後、都立墨東病院、東京逓信病院等勤務を経て、2004年に東京医科歯科大学臨床教授に就任。以降、東京逓信病院副院長、新山手病院生活習慣病センター長を歴任し、2015年より現職。日本医学会評議員をはじめ、日本内科学会、日本肥満学会(名誉会員)、日本糖尿病学会(功労評議員)、日本生活習慣病予防協会(理事長)、日本肥満症予防協会(副理事長)などを務めている。

















